‡‡ Rod of Asclepius ‡‡
갑상선 질환에 대해서 - 서론부 본문
▧ 기본적인 해부학적 구조
갑상선은 목의 하단부에 위치하며 Cricoid cartilage 바로 밑 부분에서 기관을 둘러싸고 있다.
갑상선은 좌우 양엽과 양엽을 연결하는 협부(Isthmus)로 구성되어 있다.
정상 갑상선은 15~20g 정도의 무게를 가지나, 비정상적으로 커져서 수 백 g의 무게가 나가게 될 때, 이를 Goiter 라고 부른다.
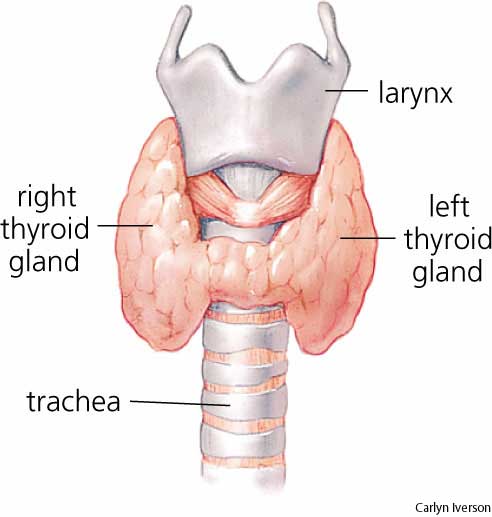
갑상선으로의 혈류의 공급은 다음의 두 개의 혈관에 의해 이루어진다.
- External Carotid Artery의 분지인 Superor Thyroid Artery
- Subclavian Artery의 분지인 Inferior Thyroid Artery
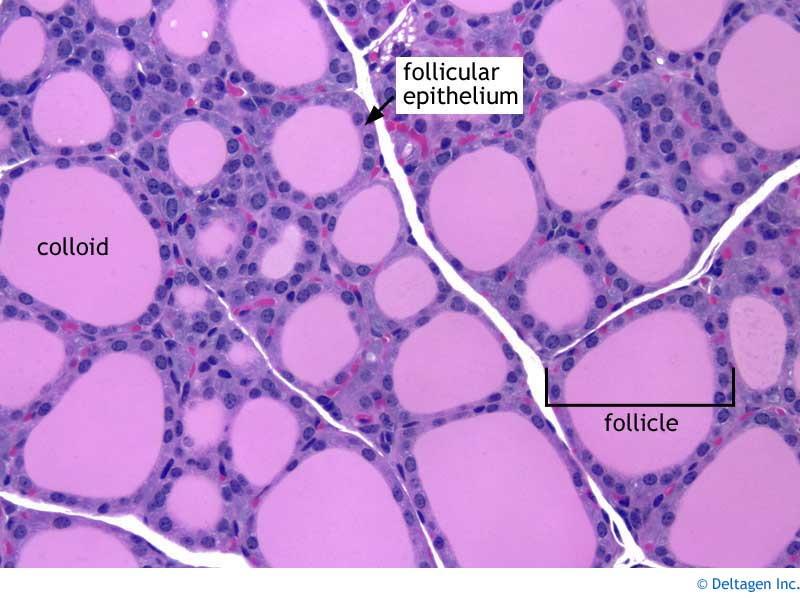
조금 더 미시적으로 구조를 살펴보자.
갑상선은 Follicular Cell과 Parafollicular Cell로 구성되어 있다.
Follicular Cell은 Thyroglobulin으로 충만되어 있으며 이곳에서 갑상선 호르몬이 합성된다.
(Epithelial Cell + Follicular Cell = Functional Unit)
Parafollicular Cell(= C cell)은 혈중 Ca2+ 농도를 감소시키는 작용을 하는 Calcitonin을 분비한다.
사진이 잘 안보이면 클릭해서 봐 주시는 쎈쓰~!
▧ 갑상선 호르몬의 합성
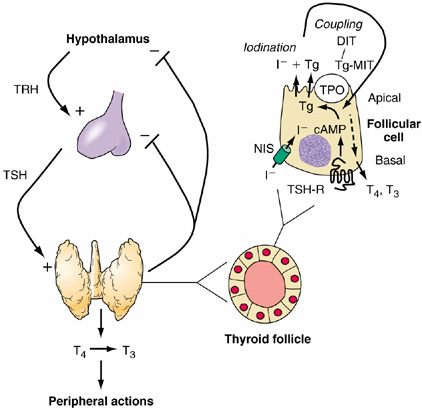
1] Iodide Trapping
- Follicular cell의 basement membrane에서 Active transport에 의해 세포 내로 이동된다.
- Sodium Iodide Symporter에 의해 수송
2] Oxidation
- Cell 내에 들어온 Iodide는 Thyroid Peroxidase에 의해 산화된다.
3] Organification
- 산화된 Iodide는 thyroglobulin의 tyrosine 분자와 결합한다.
- 결합체는 Monoiodotyrosine (MIT), Diidotyrosine(DIT) 형태로 존재한다.
4] Coupling
- 두 개의 DIT가 결합하면 T4, MIT + DIT = T3 의 형태가 된다.
5] Releasing
- 여포 세포의 탐식작용에 의해서 thyroglobulin이 탐식된 후 세포 내에서 소포를 형성하여...
- 세포내의 lysosome과 융합되어 lysoendosome이 되어 세포의 기저막쪽으로 이동하여 유리된다.

클릭클릭~!!
▧ 갑상선 호르몬 & Thyroid Function Test
갑상선 호르몬은 체내에서 다음과 같은 형태로 존재하고 있다.
T4
Thyroxine-Binding Globulin (80%) + Transthyretin(TTR, Thyroxine-binding prealbumin) (10%)
+ albumin (10%)
총 량 : 8 ug/dL
Free T4 : 0.02%
반감기 : 7일
T3
Thyroxine-Binding Globulin (70%) + albumin (30%)
Activity : T3이 T4의 4배 정도 강하다.
혈중 T3의 85%는 T4가 deiodination(by 5'-deiodination)에 의해 T3로 전환된 형태이다.
T4의 30% - type I or 2 deiodinase에 의해 T3로 전환 (5'-deiodination)
T4의 40% - type 3 deiodinase에 의해 reverse T3로 전환됨 (5-deiodination)
※ T4 → T3로의 전환이 감소되는 경우
- 생리적 : 태아 및 신생아 초기, 노인
- 병리적 : 금식, 영양실조, 각종 급만성 질환(간, 신장, 심장 등의 질환), 발열, 수술, 외상,
약물 : B-blocker, propylthiouracil(PTU), amiodarone, glucocorticoid
방사선 조영제 : ipodate, ipanoate
T3-resin uptake : T3-RU
환자의 Serum에 labeled T3를 넣은 다음 resin을 넣게 되면 우선 labeled T3는 TBG와 결합하게 된다.
결합하고 남은 labeled T3는 resin과 결합하게 된다.
총 투여한 labeled T3에서 resin과 결합한 labeled T3를 빼면 TBG와 결합한 labeled T3를 예측할 수 있다.
결국 T3-RU가 커지면 TBG와 결합하는 T3의 양이 적어 남은 양이 resing과 결합을 많이 한다고 해석할 수 있으며, 이는 T3의 양이 많아 넘치거나 TBG의 양이 적어서 결합이 적게 일어난다는 의미로 해석해 볼 수 있겠다.
T3-RU 의 정상치 = 25~35%
resin uptake 증가 = TBG↓, hyperthyroidism
resin uptake 감소 = TBG↑, hypothyroidisim
※ TBG의 농도에 영향을 미치는 인자
|
TBG 증가 |
TBG 감소 |
|
Hypothyroidism 5-Fluorouracil, Heroin, Methadon |
Hyperthyroidism Acromegaly DKA 만성 간질환 만성 신부전, 신증후군 영양실조, 기타 심한 전신질환 Glucocorticoid, Androgens, L-Asparaginase |
유리 T4 지수 (free T4 index, FT4I)
FT4I = total T4 X T3-RU
FT4를 간접적으로 반영하는 검사
요즘엔 별로 시행하지 않는다.
유리 T4 (FT4, free T4)
Protein binding의 변화에 영향을 받지 않기 때문에 total T4나 FT4I보다 많이 쓰이며 좋다.
Total Hormone 보다 metabolic state를 더 잘 반영한다.
TSH (Thyroid Stimulating Hormone)
TSH 증가하는 경우
- primary hypothyroidism
- TSH-secreting pituitary tumor : thyroid hormone resistance
TSH 감소하는 경우
- Primary hyperthyroidism
- thyroid hormone administration
- secondary & tertiary hypothyrodism
- severe nonthyroidal illness
- pregnancy (1st trimester)
- hCG-secreting trophoblastic tumors
- acute phychiatric illness
- drugs : dopamine, glucocorticoids, NSAIDs, narcotics, CCB(esp. nifedifine)
* Hypothyroidism에서 *
Primary : TSH ↑, TRH stimulating test 상 increased response
Secondary (Pituitary) : TSH ↓ or N, TRH stimulating test 상 no response
Tertiary (hypothalamic) : TSH ↓ or N, TRH stimulating test 상 partial or delayed response
TRH stimulation test
TRH를 투여한 다음 TSH의 반응을 보는 검사법으로
정상의 경우라면 TRH 투여한 후 20~30분 후에 TSH가 최고치에 도달하게 된다.
(기저치보다 5uU/mL 이상 증가)
무반응의 경우는 다음과 같다.
- hyperthyroidism, secondary hypothyroidism, autonomous functioning hot nodule,
acromegaly, renal failure, glucocorticoid, dopomine
※ 정상치
T4 : 5~12 ug/dL
T3 : 80~200 ng/dL
free T4 : 0.9~2 ng/dL
TSH : 0.4~5 mU/L
Radioactive iodine Uptake (RAIU)
- 5~10 uCi의 sodium 131 I를 포함한 캡슐이나 용액을 복용 후...
- 4, 24시간 후에 thyroid gland의 radioactivity를 측정 (131 I uptake %를 측정하는 방식
- 정상치 : 5~30%
- 갑상선 기능과 비례
- 131 I의 치료적 용량 결정 시에도 이용
+ 증가하는 경우
Dietary iodine deficiency
Primary & secondary hyperthyrodisim (Grave's disease, toxic nodular goiter)
TSH 증가시
hypothyroidisim의 초기
Hashimoto's thyroiditis의 초기
subacute thyroiditis의 회복기
thyroid hormone suppression의 회복기
TSH producing pituitary adenoma
Pregnancy
Nephrotic syndrome
+ 감소하는 경우
Iodine 과잉 상태
Hypothyroidism
Hypopituitarism
Thyroid gland damage (thyroiditis, surgery, radioiodine)
severe Grave's disease
Thyrotoxicosis 인데도 감소하는 경우 (Thyrotoxicosis without hyperthyroidism)
factitious thyrotoxicosis
subacute thyroiditis, painless thyroiditis, postpartum thyroiditis
ectopic thyroid tissue(struma ovarii 등), radiation thyroiditis
Hamberger toxicosis
Perchlorate discharge test
갑상선 호르몬 합성 과정 중 Organification의 장애가 있는지 확인하기 위한 검사
소량의 131 I 투여 후 2시간 뒤 RAIU 측정 → perchlorate 후 다시 RAIU 측정
정상 : 섭취만 차단되어 RAIU 10% 미만으로 감소
양성 : inorganic iodide가 방출되어 15% 미만으로 감소
양성
Hashimoto's thyroiditis
Congenital organification defect
antithyroid drug (PTU, methimazole)
radioiodine 치료를 받은 Grave's disease 환자
Antithyroid Antibody
anti-TPO Ab (= antimicrosomal Ab)
antithyroglobulin antibody
TSH receptor antibodies (TSH-R Ab, TRAbs)
- TBII (TSH-binding inhibitory Ig)
- TSI (Thyroid-stimulationg Ig)
- TSBAb (TSH-R-Blocking Ab)
Thyroglobulin
- 10~50ng/mL 가 정상수치
- thyrotoxicosis factiti를 제외한 모든 hyperthyroidism에서 증가함. 그 외에 autoimmune thyroid disease, thyroid injury, struma ovarii, inflammation, thyroid disease에서 증가한다.
- thyrotosicosis factiti, thyroid agenesis에서는 감소한다.
- 주로 thyroid cancer 치료 후 추적검사에 이용한다 (2ng/mL 이상 - 불완전한 치료 or 재발)
휴.. 일단 요정도까지만 =ㅅ=;
많이 헷깔리네요 ㅠ_ㅠ



